Un tratamiento de regeneración ósea resulta imprescindible en aquellos casos en los que el paciente quiere someterse a una rehabilitación con implantes, pero no cuenta con el nivel o la calidad ósea suficiente como para poder colocárselos.
Las técnicas de regeneración ósea son necesarias, sobre todo, en pacientes que llevan muchos años edéntulos (sin dientes), o de avanzada edad. También influyen otros factores que pueden intervenir en la pérdida de hueso, como son aquellos pacientes con hábitos de tabaquismo, con enfermedad periodontal o con sobrecarga (bruxismo).
La calidad del implante es, obviamente, indispensable para el éxito y evolución de éste; pero también es muy importante tener en cuenta si el paciente es apto o no para la colocación de implantes de manera directa o, si por el contrario debe someterse a una cirugía de regeneración.
En este último caso, y mediante un estudio previo (escáneres, r
adiografías, sondajes…) se valorará tanto la cantidad de hueso (maxilar o mandibular) del paciente, como la calidad ósea en la que se osteointegraría el implante.
Hoy en día, existen numerosas técnicas de cirugía avanzada, como las elevaciones de seno maxilar, injertos y membranas que hacen posible el éxito en la colocación de implantes en pacientes con escasa cantidad de hueso, o de mala calidad.
- La técnica más utilizada es la de la regeneración mediante injertos de hueso, ya sea del propio paciente (autoinjerto), de un individuo de la misma especie (aloinjerto), de materiales sintetizados en laboratorio que imitan los componentes básicos del hueso (aloplástico), y/o de otras especies (xenoinjerto).
- Tras la cirugía de regeneración, el odontólogo esperará unos meses hasta que el
 injerto se haya integrado con el propio hueso del paciente. Es entonces cuando se constatará si la anchura y/o altura de hueso es suficiente para la colocación de implantes en esa área.
injerto se haya integrado con el propio hueso del paciente. Es entonces cuando se constatará si la anchura y/o altura de hueso es suficiente para la colocación de implantes en esa área.
No obstante, puede darse el caso en el que el paciente necesite poca cantidad de injerto óseo, y la cirugía implantológica se lleve a cabo en el mismo momento.
- En ocasiones, el odontólogo necesitará fijar el injerto de hueso al del propio paciente, para que no se expanda o se desplace. Es entonces cuando el doctor recurrirá al uso de membranas para ayudar a que el injerto quede bien fijado, y no se mezcle con el tejido conectivo del paciente. Para fijar la membrana, el odontólogo recurrirá, a menudo, al uso de tornillos y/o chinchetas, y en un futuro decidirá si dejarlos en boca o no, una vez el injerto esté bien integrado con el hueso.
Por lo tanto, podemos decir que casi cualquier persona, hoy en día, puede llevar implantes en boca, ya sea de manera directa, o mediante intervenciones de cirugía regenerativa. Hay que recordar, no obstante, que pacientes fumadores, con mala higiene, o con enfermedad periodontal deben cuidarse aún más si quieren que los implantes les duren el máximo tiempo, o que la cirugía de regeneración ósea sea todo un éxito.


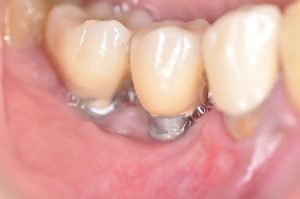 la placa bacteriana que rodea al implante, mediante curetajes.
la placa bacteriana que rodea al implante, mediante curetajes.